Диагностика контузионных повреждений глазницы
Приступая к обследованию и лечению пострадавших с переломами стенок глазницы, необходимо прежде всего исключить повреждение черепа, головного мозга и других органов, так как эти осложнения могут угрожать жизни больного.
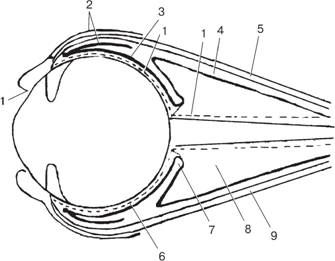
Рис. 134. Схема теноновой капсулы на сагиттальном срезе: 1 — внутренний листок теноновой капсулы; 2 — мышечные отростки теноновой капсулы; 3 — наружный листок теноновой капсулы (бульбарная часть); 4 — наружный листок теноновой капсулы (ретробульбарная или вороночная часть); 5 — верхняя прямая мышца; 6 — бульбарная часть тенонова пространства; 7 — дупли- катура теноновой капсулы («воротник зрительного нерва»); 8 — ретробульбарная часть тенонова пространства (вороночная полость); 9 — нижняя прямая мышца.
Диагноз повреждения глазницы становится на основании:
• анамнеза;
• данных лучевых методов исследования;
• осмотра больного и выявления видимых деформаций краев и стенок глазницы, изменений в соседних с глазницей органах и областях;
• определения нарушений положения и подвижности глазного яблока;
• нарушений бинокулярного зрения, диплопии (рис. 135).
Для диагностики нарушений положения глазного яблока используются измерения его вертикальных смещений относительно горизонтальной линии, проходящей через зрачок здорового глаза, и горизонтальных смещений относительно вертикальной срединной линии лица. Они обычно производятся с помощью двух линеек, находящихся под прямым углом друг к другу. Одна из них располагается по оси измерения, вторая служит для измерения отклонения глазного яблока от этой оси [4].
Измерение переднезадних смещений производится с помощью экзоофтальмометра Гертеля. Экспресс-метод выявления этих смещений заключается в следующем. Больной, запрокидывая голову назад, переводит плоскость лица из вертикальной в горизонтальную, взгляд устремляет перпендикулярно плос-
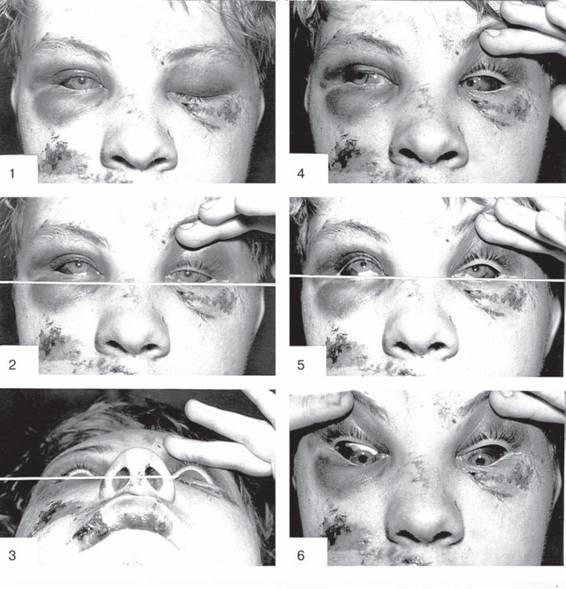
Рис.
135. Клинические симптомы тяжелой контузии глазницы с повреждением нижней стенки: 1 — двухсторонняя гематома век, птоз слева; 2 — подконъюнктивальные кровоизлияния (гипосфагма), движения глазных яблок в стороны в полном объеме; 3 — опущение левого глазного яблока (гипофтальм); 4 — ограничение подвижности левого глазного яблока вверх; 5 — энофтальм слева; 6 — движения глазных яблок вниз в полном объеме.кости лица (на потолок) (рис. 135, 3). Врач, наблюдая за выстоянием глазных яблок со стороны подбородка, может отметить даже небольшую разницу в их положении.
Исследование подвижности глазных яблок производится на периметре Ферстера определением поля взора.
Диплопия определяется методом двойных изображений по Гаабу или методом коордиметрии на сетке Ланкастера. Наличие бинокулярного зрения
определяется с помощью цветотеста, а также с использованием стекол Багали- ни или призмы Меддокса [3, 8]. Определение зоны бинокулярного зрения можно произвести и на периметре с использованием красного стекла или даже без него, обозначая границы участков поля зрения, где появляется двоение. При глубоком расстройстве бинокулярного зрения, когда двоение сохраняется во всех направлениях, этот метод неприменим.
Для того, чтобы исключить ущемление мышцы в зоне перелома при ограничении подвижности глазного яблока, выполняется «тракционный тест».
Если исследование положения и подвижности глазного яблока затруднено в связи с резким отеком и гематомой век, следует в течение нескольких суток придерживаться выжидательной тактики. В этот период назначаются покой, противовоспалительные, мочегонные и осмотические средства. Больной осматривается оториноларингологом, а при необходимости — другими смежными специалистами, и выполняются их рекомендации. Если в течение 5-7 суток объем движений глазного яблока не расширился, если появились (усилились) признаки смещения глазного яблока, отмечается положительный «тракционный тест» и сохранилась диплопия, особенно при взгляде прямо или близко к этому положению (около 5° от точки фиксации), в этом случае при наличии рентгенологических признаков перелома необходимо хирургическое вмешательство.
При положительной динамике с операцией можно повременить, но не более 10-14 дней от момента травмы. На 14 день с учетом данных компьютерной томографии должно быть принято окончательное решение.
При прямых признаках перелома стенок глазницы, приводящих к нарушению подвижности и положения глазного яблока, сопровождающихся функциональными нарушениями (снижение зрения — диплопия), показано хирургическое вмешательство в ранние сроки.
Еще по теме Диагностика контузионных повреждений глазницы:
- УЗ-диагностика контузионных повреждений
- КТ-диагностика контузионных повреждений
- МРТ-диагностика внутриглазных кровоизлияний и контузионных повреждений
- Классификация повреждений глазницы
- МРТ-диагностика переломов глазниц
- УЗ-диагностика инородных тел глаза и глазницы
- КТ-диагностика инородных тел глаза и глазницы
- Контузионные поражения заднего отдела глазного яблока Повреждения сетчатки:
- КТ-диагностика переломов глазниц
- Диагностика повреждений глаз