Интерпретация полученных визуальных данных
При оценке состояния МЖ мы основывались на особенностях ее анатомии и цикличности известных физиологических, а также возрастных изменений. Так, мы учитывали, что МЖ является гормонально зависимым органом, который претерпевает изменения в соответствии с возрастом и гормональным статусом женщины.
В связи с этим, для правильного анализа полученных данных, объективного разграничения нормы и патологии необходимо было изучить нормальную МР-анатомию МЖ в зависимости от возраста. С этой целью на первом этапе исследования нами была проведена МР-маммография 15-ти женщинам без патологии МЖ (группа добровольцев). В последующем мы учитывали полученные данные при анализе результатов МР-маммографии в основной группе.
При описании МР-маммограм в зависимости от соотношения железистой и жировой тканей мы относили МЖ к одному из пяти типов по принятой классификации Wolfe (табл. 4, рис. 14).
Мы учитывали также, что наличие III и IV типов МЖ по классификации Wolfe подразумевает, что интерпретация рентгеновских маммограмм у этих пациентов была затруднена и при чтении могли быть не выявлены некоторые образования.
Таблица 4 — Типы молочных желез по соотношению жировой и железистой ткани (шкала Wolfe)
| Wolfe | Характеристика |
| Тип I | МЖ с преимущественным жировым компонентом, наличие фиброгландулярной ткани менее 25% площади маммограмм. |
| Тип II | Есть очаги фиброгландулярной ткани, занимающие от 25 до 50 % площади на маммограммах. |
| Тип III | МЖ с гетерогенными плотностями (фиброгландулярные ткани), занимающие от 51 до 75 % площади маммограммы. |
| Тип IV | Очень плотные МЖ, процент фиброгландулярных тканей более 75% площади маммограмм. |
| Тип V | Наличие имплантов МЖ |

 I тип II тип
I тип II тип


III тип IV тип

V тип
Рисунок 14 — МР-маммография.
Строение МЖ по классификации по Wolfе.I тип — содержание фиброгландулярной ткани менее 25%;; II тип — содержание фиброгландулярной ткани 25-50%; III тип — содержание фиброгландулярной ткани 51-75%;
IV тип — содержание фиброгландулярной ткани более 75%;;
V тип — наличие имплантов.
При выявлении образований мы описывали их расположение и численность, форму, оценивали контуры, размеры, интенсивность МР- сигнала, инвазию в прилежащие ткани (кожу, сосок, грудные мышцы).
Локализацию патологических очагов мы описывали в соответствии с зонами, указанными на схеме (рис. 15).
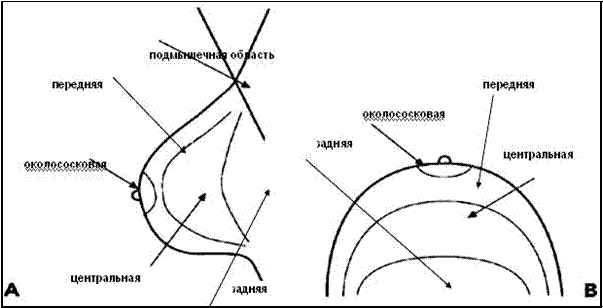 Рисунок 15 — Схема деления МЖ на зоны.
Рисунок 15 — Схема деления МЖ на зоны.
Однако, для более точной характеристики топографии выявленных образований, в ряде случаев мы также пользовались схемой деления МЖ на часы условного часового циферблата (рис. 16).
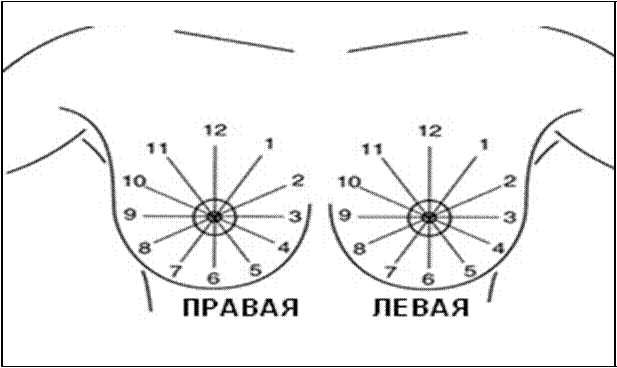 Рисунок 16 — Схема деления МЖ на часы условного часового циферблата.
Рисунок 16 — Схема деления МЖ на часы условного часового циферблата.
Форму и контуры выявленных образований МЖ подробно оценивали и описывали в соответствии с критериями, указанными на рисунках 17 и 18.
 Рисунок 17 — Оценка формы образования МЖ.
Рисунок 17 — Оценка формы образования МЖ.
 Рисунок 18 — Оценка контуров образования МЖ.
Рисунок 18 — Оценка контуров образования МЖ.
При описании интенсивности МР-сигнала мы сравнивали интенсивность МР-сигнала зоны интереса с интенсивностью МР-сигнала от неизмененной железистой ткани.
 Инвазию опухоли в кожу оценивали по ее утолщению и изменению интенсивности МР-сигнала от нее (рис. 19).
Инвазию опухоли в кожу оценивали по ее утолщению и изменению интенсивности МР-сигнала от нее (рис. 19).
Рисунок 19 — МР-маммография с контрастированием. Аксиальная плоскость. В левой МЖ отмечается указанное стрелкой локальное утолщение кожи и накопление КП, что указывает на инвазию.
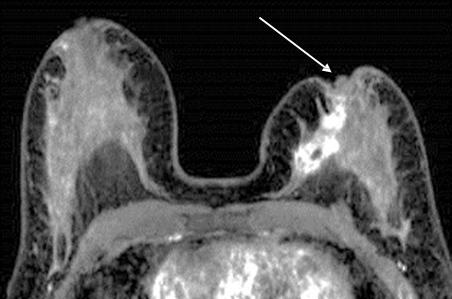 При распространении опухолевого процесса на сосок обращали на себя внимание его втяжение и деформация (рис.
При распространении опухолевого процесса на сосок обращали на себя внимание его втяжение и деформация (рис.
Рисунок 20 — МР-маммография с контрастированием. Аксиальная плоскость. В левой МЖ отмечается указанная стрелкой деформация и втяжение соска, что указывает на инвазию
 Распространение опухоли в мышцы оценивалось по деформации мышцы и по накоплению в ней КП (рис. 21).
Распространение опухоли в мышцы оценивалось по деформации мышцы и по накоплению в ней КП (рис. 21).
Рисунок 21 — МР-маммография с контрастированием. Аксиальная плоскость. Справа отмечается указанное стрелкой накопление КП в грудной мышце, что указывает на инвазию.
Учитывая онкологический профиль пациентов, направляемых на исследование, и важность правильной установки стадии заболевания (TNM), проводилась оценка состояния и вовлеченности лимфатических узлов. При анализе обращали внимание на увеличение количества лимфоузлов, их размеры. При этом мы обязательно измеряли два взаимно перпендикулярных размера, а также оценивали сохранность структуры лимфатического узла (т.е. деление его на корковый и медуллярный слои).
Учитывая форму и контуры выявленного образования МЖ, а также тип кривой кинетики КП, изменение значения коеффициента диффузии мы использовали общепринятую балльную шкалу (табл. 5) для последующей оценки доброкачественности или злокачественности процесса по классификации BIRADS (табл. 6).
Таблица 5 — Шкала оценки образований МЖ по данным МР-маммографии с динамическим контрастированием
|
Еще по теме Интерпретация полученных визуальных данных:
- Анализ и интерпретация полученных данных
- Анализ полученных данных
- Статистическая обработка полученных данных
- III. Интерпретация и обсуждение результатов, полученных повсем методикам:
- Оценка полученных данных
- Глава 11 Базы данных и система управления базами данных MS Access
- Базы данных и системы управления базами данных
- 7.2.4. Визуальный контакт
- 3.3.4. Интерпретация и обсуждение результатов I. Интерпретация результатов проверки гипотезы1.
- Визуальное управление
- КАЧЕСТВЕННЫЙ И КОЛИЧЕСТВЕННЫЙ АНАЛИЗ ДАННЫХ ПСИХОДИАГНОСТИКИ ЛИЦ С ОТКЛОНЕНИЯМИ В РАЗВИТИИ. ПАРАМЕТРЫ КАЧЕСТВЕНОЙ ОЦЕНКИ И ИНТЕРПРЕТАЦИИ ДАННЫХ ПСИХОДИАГНОСТИКИ.