Частота и особенности повреждений
Повреждения глазницы занимают видное место среди всех повреждений глаза и его вспомогательных органов как в силу характера этих повреждений, так и по своей частоте.
Переломы лицевого скелета, составляющие, по сведениям многопрофильных больниц, треть всех сочетанных травм, до 36% сопровождаются травмами глазниц.
По данным некоторых авторов, переломы средней зоны лица (глазничная, подглазничная, скуловая и носовая области) сочетаются с переломами глазницы в 80% случаев. От всех заболеваний и повреждений органа зрения в мирное время повреждения глазницы составляют 2-8% [12], у детей — 0,9% (см. гл. 4). В клинике глазных болезней ВМедА ежегодно проходят лечение около 3% пострадавших с повреждениями глазницы. В период Великой Отечественной войны 1941-1945 гг. повреждения глазницы составляли от 24 до 31% среди всех ранений органа зрения [2]. Во время войны в Афганистане и в период вооруженного конфликта в Чечне повреждения глазницы составили 16-18 % среди раненых с повреждением органа зрения [7].Современные боевые действия стали источником минно-взрывных ранений. Наряду с этим появились шариковые бомбы, стреловидные элементы, вакуумные снаряды и высокоскоростное оружие, миниатюрные взрывные устройства, мины с пластмассовыми конструкциями. Во время боевых действий в вооруженном конфликте в Чечне применялись самодельные мины, содержащие рубленую проволоку, стекло, гвозди, металлические болты. Высокая плотность осколков, значимая в бою роль органа зрения и его малая защищенность привели к существенному увеличению доли глазных ранений среди санитарных потерь с 1-2% во время Великой Отечественной войны 1941-1945 гг. до 5-10% в современных локальных войнах. Следует отметить также, что 70% всех ранений относятся к множественным. При этом отмечаются сочетанные повреждения разных областей [4].
В последнее время в связи с ухудшением социально-экономической и криминогенной обстановки в стране, наличием локальных вооруженных конфликтов наблюдается тенденция роста травматизма, в том числе и такой сложной и тяжелой травмы, как повреждение глазницы.
Повреждения глазницы относятся к тяжелым травмам, которые могут приводить к выраженным функциональным нарушениям и косметическому обезображиванию больного. Дислокация глазного яблока и патологическая фиксация тканей глазницы в зоне перелома, нарушение бинокулярного зрения вследствие повреждения мышечного аппарата глаза ведут к мучительной диплопии, являющейся главной причиной инвалидизации при повреждениях глазницы.
Подробное описание анатомии глазницы приведено в гл. 1 в разделе «Костная глазница (orbita) и ее содержимое».
Глазница (orbita) — глубокая впадина в черепе, в которой расположено глазное яблоко с его вспомогательными органами глаза [8] (см. гл. 1, рис. 3, 4).
Особенности строения глазницы, где каждая стенка является смежной с другими анатомическими образованиями (череп, подвисочное пространство, крылонёбная ямка, скуловая и щечная области, верхняя челюсть, полость носа и все околоносовые пазухи: верхнечелюстная, решетчатая, лобная, клиновидная), определяют высокую частоту сочетаний повреждений глазницы и соседствующих с ней органов (рис. 120).
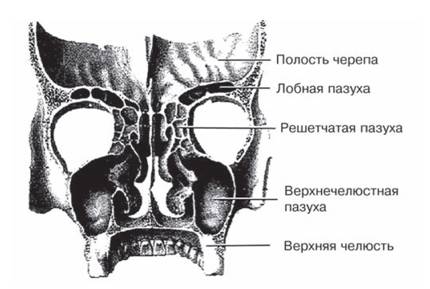
Рис. 120. Анатомо-топографические взаимоотношения околоносовых пазух и глазницы.
Верхняя стенка глазницы образована глазничной частью лобной кости, малым крылом клиновидной кости (см. гл. 1, рис. 5). Она имеет куполообразную форму и отделяет глазницу от лобной пазухи и передней черепной ямки.
Внутренняя стенка — самая тонкая стенка глазницы, имеет преимущественно плоскую поверхность и образована бумажной пластинкой решетчатой кости, слезной косточкой, спереди — лобным отростком верхнечелюстной кости и верхнечелюстным отростком лобной кости, а в области вершины — стенкой основной пазухи. Она отделяет глазницу от ячеек решетчатой кости и полости носа.
Нижняя стенка глазницы имеет треугольную форму. В основном она образована глазничной поверхностью верхнечелюстной кости. Снаружи и спереди ее дополняет глазничная поверхность скуловой кости, а у вершины — участком небной кости.
Толщина нижней стенки местами доходит до 1-0,5 мм. На нижней стенке имеется подглазничная борозда, начинающаяся от нижней глазничной щели, которая переходит в канал и заканчивается подглазничным отверстием на передней стенке верхнечелюстной кости. Границей между наружной и нижней стенками глазницы служит нижняя глазничная щель. Наличие этих анатомических образований ослабляет прочность нижней стенки и делает ее малоустойчивой к механическим повреждениям. Нижняя стенка отделяет полость глазницы от верхнечелюстной пазухи.Наружная стенка образована скуловой, лобной костью и большим крылом клиновидной кости. Она отделяет глазницу от подвисочной и крылонебной ямок. На границе между наружной и верхней стенками глазницы находится верхняя глазничная щель, через которую проходят двигательные и чувствительные нервы, верхняя глазничная вена (см. гл. 1, рис. 5, 6). Она соединяет полость глазницы со средней черепной ямкой. Переломы наружной стенки глазницы чаще всего происходят в результате перелома скуловой кости, репозиция которой представляет трудности для офтальмологов и требует участия челюстно-лицевых хирургов.
Кости средней зоны лица имеют сферичную форму (рис. 121). Для них типично чередование прочных участков (контрфорсов) с местами слабого сопротивления. Вход в глазницу (орбита) представляет собой уплотнение костного вещества, объединяющего контрфорсы мозгового и лицевого черепа. Стенки глазницы образованы тонкими костями, которые ослаблены наличием собственных щелей, борозд и отверстий. Слабые места: слезная кость, бумажная пластинка решетчатой кости, орбитальная поверхность верхнечелюстной кости, особенно в области подглазничной борозды и шва между верхнечелюстной и решетчатой костями (см. гл. 1, рис. 5).
Высокая частота сочетанных повреждений глазницы определяет необходимость совместной диагностики и лечения таких больных офтальмологами и смежными специалистами (оториноларингологами, челюстно-лицевыми хирургами, нейрохирургами).
Исследованиями, проведенными на кафедре офтальмологии ВМедА, установлено, что повреждения глазницы сочетались с повреждениями ЛОРорганов в 92%, челюстно-лицевой области — в 47%, костей черепа и головного мозга — в 45%, других органов — в 11% случаев. В 66% случаев повреждения глазницы сопровождались повреждениями глазного яблока и его вспомогательных органов [13].

Рис. 121. Зоны лица: I — верхняя: выше линии, проведенной параллельно верхнему краю глазниц через лобно-носовой шов; II — средняя: между вышеуказанной линией и линией смыкания верхнего и нижнего ряда зубов; III — нижняя: ниже линии смыкания зубов (J. A. Barth, 1990).
Повреждения глазницы клинически проявляются в виде ранения или контузии.
Еще по теме Частота и особенности повреждений:
- Частота, структура и особенности травм
- Частота вторичных катаракт у детей, их клинические особенности и классификации
- Е.Г. Колпащиков, С.А. Володин и др.. Морфологические особенности некоторых телесных повреждений (принципы описания). Учебно-методические рекомендации для студентов и врачей-интернов. Нижний Новгород, 1991, 1991
- Частота ущерба
- 4. Страхование имущества от рисков повреждения водой и боя оконного стекла, зеркал и витринСтрахование имущества от повреждения водой
- 2.2.4.5. Агрегированная частота дефолта
- Алгоритм расчета теоретических: частот
- Процессы переключения в полях частотой 50 Гц
- Частоты
- Процессы переключения в синусоидальных полях разных частот
- Изменение частот аллелей и генотипов в популяциях. Закон Харди-Вайнберга.
- 3.2.1.3. Cтатистики смещения частот
- Электромагнитные поля промышленной частоты. Их воздействие на организм человека. Меры защиты
- 1.5. Частота и вероятность.
- Частота внутриглазной раневой инфекции
- 4.2. Динамика колебаний материальной точки. Собственная частота
- 4.1.1 Влияние частоты вращения на продолжительность процесса сгорания топливно-воздушной смеси
- Частота ущерба
- Частота встречаемости
- Частота представления отчетов